سرطان معده، غول بیرحمی است که در سکوت و تاریکی، آرامآرام ریشه میدواند و سلامت انسان را به خطر میاندازد. این بیماری، در مراحل ابتدایی، علائم واضحی از خود نشان نمیدهد و غالبا زمانی خود را آشکار میکند که به مراحل پیشرفته رسیده است. اما جای نگرانی نیست، چرا که با آگاهی از علل، علائم و راهکارهای تشخیص و درمان سرطان معده، میتوان در نبرد با این بیماری، پیروز میدان شد.
سرطان معده چیست؟
سرطان معده یک نوع سرطان است که در بافتهای معده شکل میگیرد. این بیماری میتواند به طور ناگهانی ایجاد شود یا به تدریج تشکیل شود و در ابتدا ممکن است بیعلامت باشد. اگر سرطان معده در مراحل زودرس تشخیص و درمان نشود، میتواند به سایر اعضای بدن گسترش یافته و عوارض جدی ایجاد کند.
عوامل خطر ابتلا به سرطان معده شامل مصرف فراوان غذاهای نمکدار، غذاهای که در محیطهای فرمالین/نیتریتها نگهداری میشوند، عفونت با باکتری هلیکوباکتر پیلوری، سابقه خانوادگی ابتلا به سرطان معده و مصرف سیگار و الکل است.
علائم و نشانههای برخی از سرطانهای معده شامل درد مداوم، سرفه خونریزی، نفخ شدید، انزجار و تهوع، افزایش وزن ناگهانی، سوءهاضمه مزمن و خستگی غیرعادی میباشد.
برای تشخیص سرطان معده، ممکن است نیاز به انجام آزمایشهای تصویری مانند اندوسکوپی، آندوسونوگرافی، آزمایش خون و بایوپسی باشد. درمان سرطان معده ممکن است شامل جراحی، شیمی درمانی، رادیوتراپی و درمان دارویی باشد، که بعضی افراد ممکن است نیاز به ترکیبی از این روشها داشته باشند.
اگر شما یا کسی که میشناسید علائمی از بالا توصیف شده را دارند، بهتر است تا از نظر پزشک متخصص مشاوره و اجرای آزمونهای مناسب به منظور تشخیص سرطان معده بگیرند.
مراحل پیشرفت سرطان معده
سرطان معده یک بیماری پیچیده است که معمولاً در چند مرحله توسعه مییابد. مراحل پیشرفت سرطان معده عبارتند از:
- مرحله اولیه یا مرحله صفر (Stage 0): در این مرحله، سلولهای سرطانی فقط در لایه های بیرونی معده و هنوز به قسمتهای دیگر معده یا بافتهای اطراف گسترش نیافتهاند. این مرحله گاهی به عنوان کارسینومای سطحی معده شناخته میشود.
- مرحله اول (Stage I): در این مرحله، سرطان معده شروع به تجاوز به لایه های عمیقتر معده کرده و به بافتهای مجاور تجمع میکند. اما هنوز به اندامهای بالفردین گسترش نیافته است.
- مرحله دوم (Stage II): در این مرحله، سرطان معده به اندامهای بالفردین نزدیک مانند لنفاوی ها، اکتور، پانکرئاس و دیگر بافتهای اطراف گسترش یافته است، اما هنوز از معده خارج نشده است.
- مرحله سوم (Stage III): در این مرحله، سرطان معده به سیستم لنفاوی گسترش یافته و ممکن است به بافتهای و اندامهای دورتر از معده نیز منتقل شود.
- مرحله چهار (Stage IV): در این مرحله، سرطان معده به اندامهای دور از معده انتقال یافته است و امکان وجود متاستازها در اندامهای دورتر از معده وجود دارد.
برای تعیین مرحله سرطان معده، پزشک ممکن است از آزمونهای تصویری مانند اندوسکوپی، پت اسکن، اسکن سی تی و مرور تاریخچه پزشکی و انجام آزمایشهای خون استفاده کند.
در ارتباط با درمان، مراحل پیشرفته سرطان معده ممکن است نیاز به ترکیبی از جراحی، شیمی درمانی، رادیوتراپی و درمان دارویی داشته باشند. همچنین، تیم درمانی ممکن است به کنترل علائم و بهبود کیفیت زندگی فرد نیز توجه کند.
انواع سرطان معده
سرطانها با انواع سلولهایی که از آنها بوجود میآیند، توصیف میشوند. حدود ۹۰-۹۵٪ سرطانهای معده از پوشش داخلی معده به نام آدنوکارسینوما (adenocarcinoma)، به وجود میآیند. سرطانهای دیگری نیز وجود دارد که میتوانند در معده به وجود آیند، از جمله تومورهای استرومایی (stromal) دستگاه گوارش، تومورهای لنفوم (lymphoma ) و کارسینوئید (carcinoid ). یک سرطان گوارشی نادر نیز به نام تومور کارسینوئید وجود دارد که هنگامی ایجاد میشود که سلولهای بدخیم در سلولهای خاص هورمونساز دستگاه گوارش یا پوشش داخلی این سیستم پیدا شوند.
چه عواملی باعث ایجاد سرطان معده میشوند؟
دانشمندان دقیقاً نمیدانند چه چیزی باعث میشود سلولهای سرطانی در معده شروع به رشد کنند. اما آنها چند نکته را میدانند که میتواند خطر ابتلا به این بیماری را افزایش دهد. یکی از آنها عفونت با باکتری رایج هلیکوباکترپیلوری (H. pylori) است که باعث ایجاد زخم معده و ورم معده میشود. عواملی که میتوانند شما را به سرطان معده مبتلا کنند و یا میتوانند در افزایش خطر ابتلا به سرطان معده نقش داشته باشند به شرح زیر هستند:
- التهاب یا ورم معده
- نوع خاصی از کم خونی طولانی مدت به نام کم خونی مخرب (pernicious anemia)
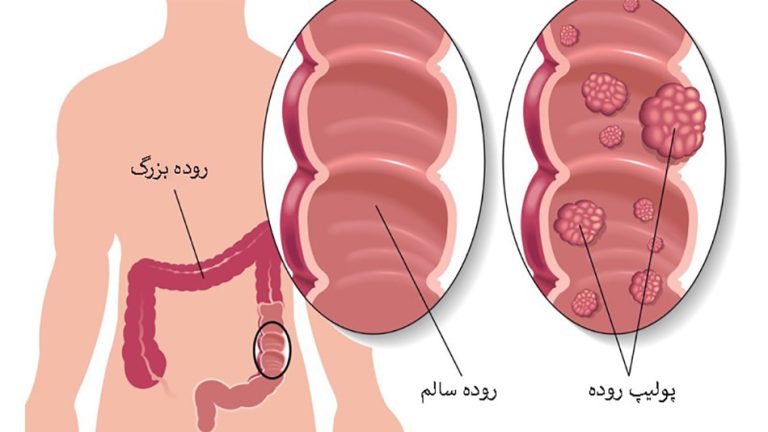
- وجود غده درون معده (پولیپ معده)
- سیگار کشیدن
- اضافه وزن یا چاقی
- رژیم غذایی حاوی غذاهای دودی، ترشی یا نمکی
- رژیم غذایی کم میوه و سبزیجات
- جراحی معده برای رفع زخم معده
- گروه خونی A
- عفونت ویروسی اپستین بار (Epstein-Barr)
- برخی ژنهای خاص
- کار کردن در صنایع مربوط به ذغال سنگ، فلز، چوب یا لاستیک
- سابقه خانوادگی سرطان معده
- بیماری ریفلاکس معده
علائم ابتلا به سرطان معده بدخیم Stomach Cancer چیست؟
سرطان یا تومور بدخیم معده معمولا با نشانه هایی خود را نشان می دهد که می تواند نشانه جدی تر شدن بیماری باشد. به طور مثال خستگی مفرط در کنار دل دردهای مداوم و تورم در این ناحیه می تواند نشانه های واضحی باشد. سایر علائم سرطان معده بدخیم عبارتند از:
- بی اشتهایی و به دنبال آن کاهش وزن
- کم خونی شدید به خصوص در آقایان
- زرد شدن پوست و چشم ها مشابه با مشکلات کبدی
- یبوست یا اسهال های مکرر
- مشکل بلغ غذاها
- حالت تهوع های مکرر و استفراغ خونی
علت سرطان معده چیست؟
سرطان معده به دلیل رشد غیر عادی سلول ها در ناحیه معده اتفاق می افتد. عضلات معده به نگهداری غذاهایی که خورده اید و هضم و تجزیه آنها کمک می کنند. متاسفانه این عارضه می تواند هر بخشی از معده را درگیر کند. روش های درمان به طبع علل بیماری، میزان و محل درگیر شدن معده با سرطان می تواند متفاوت باشد. شایع ترین علل ابتلا به سرطان معده عبارتند از:
عفونت هلیکوباکتر پیلوری
این باکتری، با نفوذ به لایه مخاطی معده، التهاب و زخم معده ایجاد میکند و خطر ابتلا به سرطان معده را به طور قابل توجهی افزایش میدهد.
رژیم غذایی نامناسب
مصرف زیاد غذاهای شور، دودی، سرخکردنی و چرب، و کمبود میوهها و سبزیجات، از جمله عوامل خطر ابتلا به سرطان معده هستند.
سابقه خانوادگی
اگر یکی از اعضای خانواده شما به سرطان معده مبتلا شده باشد، خطر ابتلا به این بیماری در شما نیز افزایش مییابد.
پولیپوز معده
پولیپها، تودههای کوچکی هستند که در داخل معده رشد میکنند. برخی از انواع پولیپها میتوانند به سرطان تبدیل شوند.
بیماریهای خاص
برخی بیماریها مانند کمخونی خطرناک و گاستریت آتروفیک، خطر ابتلا به سرطان معده را افزایش میدهند.
سیگار کشیدن
استعمال دخانیات، خطر ابتلا به انواع مختلف سرطان، از جمله سرطان معده را افزایش میدهد.
چاقی
چاقی، به ویژه در افراد مسن، خطر ابتلا به سرطان معده را افزایش میدهد.
مصرف زیاد الکل
مصرف زیاد الکل، خطر ابتلا به انواع مختلف سرطان، از جمله سرطان معده را افزایش میدهد.
رادیکالهای آزاد
قرار گرفتن در معرض هوای آلوده و برخی فلزات سنگین و مصرف غذاهای سرخ کردنی و فراوری شده بدن را در معرض رادیکالهای آزاد قرار میدهد که ریسک ابتلا به انواع سرطانها به خصوص سرطان معده را افزایش میدهند.
تشخیص سرطان معده
اگر پزشکی پس از معاینه بیمار، احتمال ابتلا به سرطان بدهد، آزمایشهای زیر را برای بررسی بیمار تجویز میکند و برای تشخیص سرطان معده از روشهای زیر کمک میگیرد؛
آندوسکوپی – آزمایش تشخیص سرطان معده
آندوسکوپی دستگاه گوارش فوقانی یکی از روشهایی است که برای تشخیص سرطان معده کاربرد دارد. متخصص گوارش از طریق آندوسکوپ داخل معده، مری، اثنیعشر (ابتدای روده کوچک) را بررسی میکند و در صورت نیاز از این اندامها نمونهبرداری میشود. در این بررسی، اگر زخم، خونریزی و یا عفونتی هم وجود داشتهباشد، مشخص میشود. برای انجام آندوسکوپی هم میتوان فرد را بیحس کرد و هم میتوان از بیهوشی عمومی استفاده کرد.
بیوپسی
نمونهبرداری یا بیوپسی روش دیگری برای تشخیص سرطان معده است. در این روش، از آزمایشگاه پاتولوژی هم کمک گرفته میشود. در واقع بخشی از بافت یا سلول بدن با استفاده از آندوسکوپی برداشته میشود و زیر میکروسکوپ مورد بررسی قرار میگیرد. اگر تغییرات سرطانی در سلولها دیدهشود، باید برای درمان اقدام شود.
آزمایشات تصویربرداری
برخی از آزمایشهای تصویربرداری مانند CT اسکن و اشعه ایکس استفاده میشوند تا تصویری از درون بدن شما به پزشک بدهند. دلیل تجویز پزشک برای آزمایشهای تصویربرداری میتواند متنوع باشد و شامل موارد زیر باشد؛
- گاهی ممکن است که پزشک به وجود سرطان در بخشی از بدن بیمار شک کند. تصویربرداری به او کمک میکند که این مسئله را رد و یا تایید کند و در صورت لزوم از تستهای تکمیلی کمک بگیرد.
- در مواقعی پزشک به متاستاز سرطان شک میکند و میخواهد بررسی کند که سرطان تا کجای بدن منتشر شدهاست. بنابراین آزمایشها و بررسیهای تصویری را درخواست میدهد.
- گاهی پزشک آزمایشهای تصویربرداری را برای تشخیص این مسئله که درمان سرطان موثر بودهاست یا نه هم میتواند درخواست کند.
سیتی اسکن میتواند محل سرطان را در شکم نشان دهد. مثلا زمانی که سرطان فرصت متاستاز دادن به اندامها و گرههای لنفاوی را داشتهاست، سی تی اسکن برای رد و تایید آن تجویز میشود. از طرفی از سی تی اسکن در یک مورد دیگر هم استفاده میشود. گاهی برای بررسی تودهی سرطانی و بیوپسی گرفتن دقیق از آن، از سی تی اسکن استفاده میشود. توسط هدایت و تصویربرداری سیتی اسکن، بیوپسی از توده سرطانی گرفته میشود.
عکسبرداری رنگی با مایعی بهنام باریم هم ممکن است برای بیمار درخواست شود. بیمار مایع حاوی باریم را میخورد و این محلول وارد مری و معده او میشود. سپس رادیولوژیست از معده و مری عکس رادیولوژی میگیرد.
آزمایش خون برای تشخیص سرطان معده
آزمایش خون را زمانی پزشک درخواست میدهد که میخواهد وضعیت سلامت کلی بیمار سرطانی را بررسی کند. مهمتر از همه هنگامی که میخواهد مطمئن شود که کبد و کلیهها به خوبی در حال فعالیت هستند.
کولونوسکوپی (روده بزرگ)
در صورتیکه سرطان برای بیمار تایید شود، کولونوسکوپی هم برای بررسی رودهی بزرگ انجام میشود.
آزمایش مدفوع
با آزمایش مدفوع به سادگی میتوان فهمید که خونریزی در دستگاه گوارش فرد وجود دارد یا نه. با دیدن خونریزی میتوان به سرطان شک کرد و برای بررسیهای بیشتر آزمایشهای دیگر درخواست شود.
درمان سرطان معده (Stomach Cancer)
برای انتخاب راهکار درمانی این بیماری میزان گسترش تومور و سلامت کلی بیمار در نظر گرفته میشود. در اغلب موارد تیم پزشکی شامل متخصص گوارش، انکولوژیست، جراح، پاتولوژیست و رادیولوژیست است. روشهای درمانی سرطان معده شامل موارد زیر هستند:
عمل جراحی
این روش درمانی سرطان معده بر اساس میزان گسترش تومور به دستهبندی زیر تقسیم میشود:
- آندوسکوپی فوقانی (Upper endoscopy): در مراحل اولیه زمانیکه تومورهای سرطانی در لایههای بالایی معده قرار گرفتهاند، بیماری را میتوان به کمک آندوسکوپی فوقانی خارج کرد. در این روش متخصص گوارش تومور را از دیواره معده بریده و از طریق دهان خارج میکند.
- گاسترکتومی (Gastrectomy): زمانیکه تومور به خارج از لایههای سطحی معده نفوذ کند، جراح میتواند جراحی ساب توتال (Subtotal gastrectomy) یا جراحی کامل (Complete gastrectomy) انجام دهد. در این صورت مری به روده کوچک متصل خواهد شد تا پس از برداشتن کامل معده بتوانید همچنان غذا بخورید.
چگونه می توان از ابتلا به سرطان معده پیشگیری کرد؟
- عفونت معده را درمان کنید: اگر دچار زخم معده براثرعفونت با هلیکوباکتر پیلوری شده اید به پزشک مراجعه کرده و از درمان های آنتی بیوتیکی استفاده کنید. با درمان این عفونت می توان از وجود بدخیمی های معده پیشگیری کرد
- استفاده از غذای سالم: به طور روزانه از میوه و سبزیجات تازه استفاده کنید. این مواد غذایی با دارا بودن فیبر و ویتامین های مختلف باعث کاهش ریسک سرطان معده می شوند. از مصرف غذاهای بسیار شور و ترش و غذاهای دودی مانند هات داگ و گوشت های فراوری شده خودداری کنید.
- اضافه وزن و چاقی می تواند خطر ابتلا به سرطان معده را افزایش دهد.
- سیگار نکشید: ریسک سرطان معده با مصرف تنباکو تا 2 برابر افزایش می یابد.
- در صورتی که به صورت روزانه از آسپرین و دیگر داروهای ضد اتهاب غیر استروئیدی استفاده می کنید، درباره تاثیراین داروها بر معده با پزشکتام مشورت نمایید